Bệnh cơ tim chu sinh là mối lo ngại lớn cho các sản phụ khi tiềm ẩn nguy cơ gây suy tim cấp trong giai đoạn nhạy cảm. Tại khu vực Nam Á cứ khoảng 837 – 1.374 ca sinh lại có 1 trường hợp mắc bệnh; gần 50% số ca khởi phát ngay trong tuần đầu sinh nở gây khó khăn cho việc nhận biết. Cùng ECO Pharma theo dõi bài viết sau để tìm hiểu rõ nguyên nhân và cách bảo vệ tim trong thai kỳ.
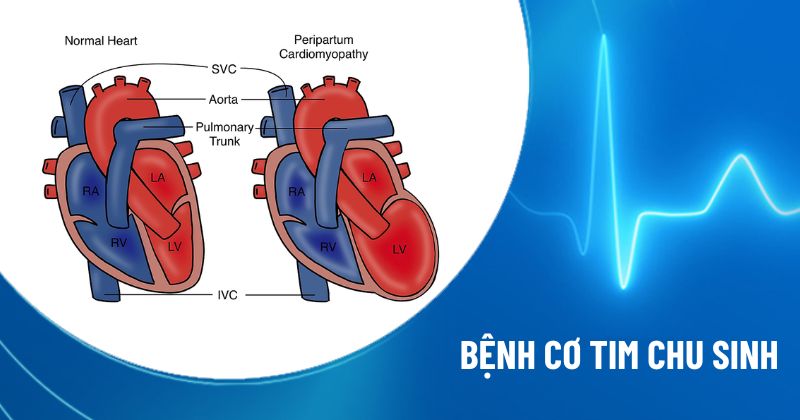
Bệnh cơ tim chu sinh (Peripartum Cardiomyopathy – PPCM) (bệnh cơ tim chu sản) là tình trạng suy giảm chức năng co bóp của cơ tim quanh thai kỳ, chủ yếu ở thất trái làm tim giảm khả năng bơm máu giàu oxy đi nuôi cơ thể. Hậu quả là người bệnh nhanh chóng rơi vào suy tim cấp hoặc mãn tính kèm nguy cơ phù phổi, loạn nhịp và huyết khối.
Trên lâm sàng chức năng thất trái được đánh giá thông qua phân suất tống máu thất trái (LVEF) bằng siêu âm tim. Ở tim khỏe mạnh LVEF dao động 50 – 70% và giảm dưới 45% khi mắc bệnh; LVEF giảm càng sâu thì tiên lượng càng xấu.
Theo định nghĩa của Viện Tim – Phổi – Huyết học Hoa Kỳ (2000), một người được chẩn đoán mắc cơ tim chu sinh khi có đủ những tiêu chí sau: (1)
Hiệp hội Tim mạch Châu Âu (ESC, 2019) đưa ra tiêu chí chẩn đoán ngắn gọn hơn, bao gồm:
Hiện nay khái niệm bệnh cơ tim chu sinh đã được mở rộng hơn so với trước đây, không chỉ giới hạn trong giai đoạn quanh sinh mà:
Cách phân loại này cho phép các bác sĩ phát hiện bệnh sớm hơn, tránh bỏ sót chẩn đoán ở những trường hợp khởi phát không điển hình, từ đó cải thiện hiệu quả điều trị và tiên lượng.
Các nghiên cứu hiện nay cho thấy bệnh hình thành do nhiều nguyên nhân cùng tác động, bao gồm: (2)
Thai kỳ là thời điểm hệ tuần hoàn của người mẹ có thay đổi lớn với thể tích tuần hoàn và cung lượng tim tăng khoảng 30 – 50%, đạt đỉnh vào cuối tam cá nguyệt thứ hai. Những biến đổi này có thể làm bộc lộ bệnh tim tiềm ẩn gây suy tim ở người có cơ địa nhạy cảm.
Trước đây bệnh cơ tim chu sản từng được cho là hậu quả của tình trạng tim bị quá tải khi mang thai. Tuy nhiên nghiên cứu cho thấy bệnh thường khởi phát vào cuối thai kỳ hoặc sau sinh, không trùng với thời điểm tim chịu thay đổi huyết động lớn do mang thai. Điều này chứng minh rằng gánh nặng huyết động đơn thuần không đủ để giải thích cơ chế bệnh sinh.
Đây là cơ chế trung tâm bởi nhiều dữ liệu hiện nay cho thấy bệnh có liên quan mật thiết đến mạch máu, được kích hoạt bởi sự thay đổi nội tiết mạnh quanh thời điểm sinh nở. Một cơ chế quan trọng đã được phát hiện có liên quan đến hormone prolactin. Khi cơ thể rơi vào tình trạng stress oxy hóa, prolactin có thể cắt thành dạng bất thường (prolactin 16 kDa) gây tổn thương lớp lót mạch máu, làm chết tế bào cơ tim khiến thất trái co bóp yếu đi.
Bên cạnh đó sự mất cân bằng các yếu tố bảo vệ mạch máu đặc biệt là VEGF cũng khiến hệ vi mạch tim dễ bị tổn thương và gây suy tim. VEGF có nguy cơ bị suy giảm cao nhất vào cuối thai kỳ do nhau thai lúc này tiết ra nhiều sFlt-1 (chất ức chế VEGF). Chất này có nồng độ rất cao ở phụ nữ bị tiền sản giật, qua đó giải thích vì sao tiền sản giật là yếu tố nguy cơ gây bệnh cơ tim chu sinh. Ở một số trường hợp nồng độ sFlt-1 càng cao thì tiên lượng bệnh cơ tim càng xấu.
Một số nghiên cứu phát hiện vật liệu di truyền của một số loại virus trong mô tim người bệnh cơ tim chu sinh tiềm ẩn nguy cơ gây viêm cơ tim như virus Coxsackie (gây bệnh tay chân miệng), Echovirus (virus đường tiêu hóa) và Parvovirus B19 (gây ban đỏ truyền nhiễm). Tuy nhiên kết quả giữa các nghiên cứu không đồng nhất và cần thêm bằng chứng để khẳng định chắc chắn.
Ở người bệnh ghi nhận được nồng độ cytokine viêm tăng cao, bao gồm TNF-alpha và interleukin-6, tương tự cơ chế viêm gặp trong suy tim. Nếu viêm kéo dài sẽ làm tổn thương cơ tim khiến tình trạng suy chức năng thất trái nặng hơn.
Hệ miễn dịch của người mẹ bị kìm hãm trong thai kỳ để cơ thể không “đào thải” thai nhi và sẽ hoạt động bình thường trở lại sau khi sinh. Lúc này nó có thể nhận diện các tác nhân có nguồn gốc từ thai nhi như yếu tố lạ và phản ứng lại bằng cách tấn công mô tim của chính người mẹ.
Phản ứng này gây viêm cơ tim tự miễn, góp phần thúc đẩy hình thành bệnh cơ tim chu sinh. Đây hiện được xem là một trong những giả thuyết quan trọng giúp giải thích cơ chế bệnh sinh của bệnh.
Không phải tất cả phụ nữ mang thai đều mắc cơ tim chu sinh, thực tế ghi nhận chỉ xảy ra ở khoảng 15 – 20% số ca mang đột biến gen liên quan đến cơ tim. Khoảng 6% trường hợp đồng thời có bệnh cơ tim giãn vô căn và 15% có người thân ruột thịt từng mắc bệnh tim nặng hoặc đột tử.
Đột biến thường gặp nhất liên quan đến gen TTN, gen này tạo ra protein titin – một thành phần quan trọng trong cấu trúc và khả năng co bóp của cơ tim. Tuy nhiên hơn 90% người mang đột biến gen TTN vẫn hoàn toàn khỏe mạnh, không mắc bệnh. Điều này cho thấy thai kỳ không phải là nguyên nhân trực tiếp mà giống như một “yếu tố kích hoạt”, làm bộc phát bệnh ở những người vốn đã có cơ địa tim mạch nhạy cảm từ trước.
Ngoài ra, còn có những yếu tố nguy cơ làm tăng khả năng mắc bệnh cơ tim chu sản như:

Bệnh cơ tim chu sản thường khởi phát muộn trong thai kỳ (sau tuần 36) hoặc trong tháng đầu sau sinh. Khoảng 75% trường hợp được phát hiện sau sinh, trong đó gần 50% xuất hiện ngay tuần đầu hậu sản. Ở phụ nữ có bệnh tim tiềm ẩn (bệnh van tim, bệnh mạch vành…) các triệu chứng có thể xuất hiện sớm hơn.
Triệu chứng của bệnh cơ tim chu sinh không đặc hiệu, dễ nhầm lẫn với thay đổi sinh lý thai kỳ hoặc hậu sản. Phần lớn người bệnh có biểu hiện như khó thở khi gắng sức; khó thở khi nằm hoặc khó thở kịch phát về đêm; phù chân, phù vùng mắt cá; mệt mỏi nhiều, giảm khả năng vận động.
Ngoài ra người bệnh còn có thể gặp ho khan kéo dài; hồi hộp, đánh trống ngực; tăng cân nhanh, báng bụng do tụ dịch; chóng mặt, đau thắt ngực.
Khi thăm khám, bác sĩ thường ghi nhận nổi tĩnh mạch cổ, mỏm tim lệch, tiếng tim bất thường (T3) và tiếng thổi do hở van hai lá. Do các triệu chứng dễ bị bỏ sót, bệnh thường được chẩn đoán muộn làm tăng nguy cơ biến chứng.
Một số trường hợp nhập viện trong tình trạng suy tim cấp hoặc sốc tim, cần phân biệt với nhồi máu cơ tim, thuyên tắc phổi hoặc thuyên tắc ối. Biểu hiện bao gồm khó thở dữ dội, ran phổi; nhịp tim nhanh, thở nhanh; phù ngoại biên nặng; tụt huyết áp; rối loạn nhịp tim nguy hiểm. Đây là tình trạng đe dọa tính mạng, cần điều trị tích cực tại đơn vị hồi sức tim – phổi. (3)
Mặc dù một số phụ nữ có thể hồi phục hoàn toàn, bệnh cơ tim chu sinh vẫn có nguy cơ để lại di chứng tim mạch lâu dài, ảnh hưởng đến sức khỏe, khả năng mang thai tiếp theo và chất lượng sống. Tiên lượng phụ thuộc chủ yếu vào mức độ suy giảm chức năng thất trái ban đầu và khả năng phục hồi phân suất tống máu thất trái (LVEF).
Việc mang thai lại sau khi mắc bệnh cơ tim chu sản tiềm ẩn nhiều rủi ro cho tim, vì vậy cần được đánh giá kỹ lưỡng theo từng trường hợp.
Nguy cơ tái phát và biến chứng:
Theo dữ liệu từ các chương trình quan sát châu Âu, thai kỳ phức tạp do bệnh cơ tim chu sinh đi kèm tỷ lệ sinh non khoảng 24%, trẻ nhẹ cân 20% và tử vong sơ sinh khoảng 3%.
Theo khuyến nghị chuyên môn:
Bên cạnh nguy cơ về sức khỏe, việc mang thai còn tác động nhiều đến tâm lý và đời sống gia đình. Vì vậy tư vấn tâm lý và trao đổi về những lựa chọn sinh sản phù hợp là bước quan trọng giúp chăm sóc toàn diện cho phụ nữ từng mắc cơ tim chu sinh.

Cơ tim chu sinh thường dễ bị bỏ sót vì các triệu chứng sớm như mệt mỏi, phù chân, khó thở giống với thay đổi sinh lý khi mang thai và sau sinh. Cần nghĩ đến bệnh nếu phụ nữ ở tháng cuối thai kỳ hoặc trong 5 tháng sau sinh xuất hiện dấu hiệu suy tim, hồi phục sau sinh chậm bất thường.
Thăm khám lâm sàng
Khám thực thể giúp định hướng chẩn đoán suy tim, với những dấu hiệu thường gặp gồm ran phổi do tụ dịch, nổi tĩnh mạch cổ, phù chi dưới, xuất hiện tiếng thổi tim T3, thường liên quan đến hở van hai hoặc ba lá. Tuy nhiên các dấu hiệu lâm sàng chỉ mang tính gợi ý và không đủ để chẩn đoán xác định, do đó cần phối hợp với thăm dò cận lâm sàng.
Xét nghiệm cận lâm sàng
Điện tâm đồ (ECG) thường ghi nhận nhịp xoang, đôi khi kèm thay đổi ST-T không đặc hiệu hoặc rối loạn nhịp như rung nhĩ.
X-quang ngực có thể phát hiện bóng tim to, tụ dịch phổi hoặc tràn dịch màng phổi giúp đánh giá mức độ suy tim cùng các biến chứng hô hấp.
Xét nghiệm máu thường ghi nhận BNP hoặc NT-proBNP tăng ở người mắc cơ tim chu sản, khác với thai kỳ bình thường. Nếu BNP ≤ 100 pg/mL, khả năng bị suy tim nặng rất thấp. Troponin có thể tăng nhẹ cho thấy tim bị tổn thương nhưng không đặc hiệu cho một bệnh cụ thể.
Siêu âm tim
Siêu âm tim là phương tiện quan trọng nhất và an toàn trong thai kỳ do không sử dụng tia X. Chẩn đoán bệnh cơ tim chu sinh chủ yếu dựa vào giảm chức năng co bóp thất trái với phân suất tống máu thất trái (LVEF) < 45%, khởi phát về cuối thai kỳ hoặc sau sinh và không do bệnh lý tim mạch nào khác gây suy tim.
Siêu âm tim đồng thời giúp phát hiện những bất thường kèm theo như giãn thất trái hoặc phải, tăng áp phổi, giãn tâm nhĩ, hở van hai hoặc ba lá và huyết khối buồng tim. Lưu ý không cần tim giãn, giảm chức năng co bóp thất trái mới là dấu hiệu chẩn đoán quan trọng.
Các phương tiện chẩn đoán khác (chọn lọc)
Cộng hưởng từ tim (MRI tim) được chỉ định khi siêu âm không đánh giá rõ hoặc khi cần loại trừ viêm cơ tim, bệnh mạch vành. MRI tim 1,5 Tesla được xem là an toàn trong thai kỳ, tuy nhiên không khuyến cáo sử dụng thuốc đối quang từ gadolinium.
CT ngực có thể được dùng để loại trừ thuyên tắc phổi; khi chỉ định cho phụ nữ mang thai cần che chắn bụng nhằm giảm phơi nhiễm tia xạ cho thai nhi.
Sinh thiết cơ tim không được thực hiện thường quy do không có hình ảnh mô học đặc hiệu, chỉ cân nhắc trong trường hợp bệnh rất nặng, diễn tiến nhanh hoặc nghi ngờ mắc bệnh lý đặc biệt như viêm cơ tim tế bào khổng lồ, sarcoidosis tim – những tình huống có thể làm thay đổi chiến lược điều trị.
Điều trị bệnh cơ tim chu sinh về cơ bản tuân theo nguyên tắc điều trị suy tim tâm thu, tuy nhiên cần điều chỉnh linh hoạt tùy theo người bệnh, cụ thể là đang mang thai hay đã sinh nhằm bảo đảm an toàn cho cả mẹ và thai nhi.
Mục tiêu điều trị tập trung vào 4 điểm chính là ổn định huyết động, cải thiện chức năng tim; giảm triệu chứng suy tim giúp người bệnh hồi phục thể trạng; bảo vệ an toàn cho mẹ và phát triển của thai nhi (nếu còn mang thai); đồng thời tối ưu hóa hiệu quả phục hồi chức năng tim lâu dài và hạn chế tái phát.
Việc chọn thuốc điều trị phụ thuộc vào giai đoạn mang thai hoặc sau sinh.
Suy tim cấp mất bù trong bệnh cơ tim chu sinh là tình trạng rất nguy hiểm cần cấp cứu ngay. Người bệnh có thể phải thở oxy hoặc thở máy, dùng thuốc lợi tiểu đường tĩnh mạch để giảm phù phổi; thuốc giãn mạch, thuốc tăng co bóp tim khi suy tim nặng. Trong suốt quá trình điều trị bác sĩ sẽ theo dõi liên tục huyết áp, nhịp tim, điện tim, độ bão hòa oxy và tim thai nếu người bệnh đang mang thai.
Nếu suy tim nặng không đáp ứng với điều trị nội khoa tối ưu các biện pháp hỗ trợ chuyên sâu có thể được chỉ định, bao gồm bóng đối xung động mạch chủ, kỹ thuật ECMO (tim phổi nhân tạo) hoặc đặt thiết bị hỗ trợ thất trái. Những phương pháp này thường đóng vai trò “cầu nối” chờ tim hồi phục hoặc chờ ghép tim. Ghép tim chỉ áp dụng cho một tỷ lệ rất nhỏ người bệnh suy tim kháng trị khi mọi biện pháp khác đều thất bại.
Khi huyết động đã ổn định việc điều trị chủ yếu chuyển sang uống thuốc suy tim kết hợp điều chỉnh lối sống. Người bệnh nên ăn nhạt, hạn chế uống nhiều nước, nghỉ ngơi hợp lý, tránh gắng sức và chỉ vận động nhẹ nhàng khi có thể; đồng thời cần được theo dõi sát các triệu chứng và sự phát triển thai kỳ để kịp thời phát hiện bất thường.

Hiện nay chưa có biện pháp phòng ngừa tuyệt đối bệnh cơ tim chu sinh, tuy nhiên việc quản lý thai kỳ chặt chẽ góp phần giảm nguy cơ và phát hiện sớm bệnh.
Việc tầm soát tim mạch giúp phát hiện sớm các rối loạn tim mạch tiềm ẩn trong và sau thai kỳ. Tại Bệnh viện Đa khoa Tâm Anh các sản phụ được thăm khám bởi đội ngũ chuyên gia Tim mạch và Sản – Phụ khoa giàu kinh nghiệm cùng hệ thống trang thiết bị hiện đại như điện tâm đồ ECG 12 chuyển đạo, Holter ECG – Holter huyết áp 24 giờ, thảm lăn gắng sức, siêu âm tim – mạch máu 4D, MSCT tim và động mạch vành 768 lát cắt. Các bất thường tim mạch dù là nhỏ nhất cũng sẽ được phát hiện từ sớm và can thiệp hiệu quả.
Bệnh cơ tim chu sinh là bệnh lý tim mạch hiếm gặp nhưng nguy hiểm, có thể đe dọa thai kỳ cũng như tính mạng của người mẹ. Việc nhận biết sớm, điều trị đúng cách và theo dõi lâu dài sẽ giúp cải thiện tiên lượng bệnh và chất lượng sống cho các sản phụ.