Nhồi máu cơ tim cũ là dấu vết của cơn nhồi máu cơ tim đã xảy ra, có thể cách đây vài tuần, vài tháng hoặc nhiều năm. Mặc dù không còn ở giai đoạn cấp tính, tình trạng này cho thấy tim từng chịu tổn thương do thiếu máu nuôi dưỡng. Việc phát hiện tình trạng này giúp bác sĩ đánh giá nguy cơ bệnh mạch vành và xây dựng chiến lược phòng ngừa biến chứng. Hãy cùng ECO Pharma tìm hiểu chi tiết hơn trong bài viết sau.
Nhồi máu cơ tim cũ thường được phát hiện thông qua những dấu hiệu đặc trưng như sóng Q trên điện tâm đồ, hình ảnh sẹo cơ tim trên cộng hưởng từ (MRI) hoặc rối loạn vận động thành tim khi siêu âm. Ngoài ra người bệnh còn có những triệu chứng như mệt mỏi, khó thở, đôi khi xuất hiện biến chứng muộn như phình thất trái, rối loạn nhịp tim.
Nguyên nhân chủ yếu là bệnh động mạch vành do mảng xơ vữa tích tụ làm hẹp lòng mạch, cản trở dòng máu nuôi cơ tim. Khi mảng xơ vữa vỡ, cục máu đông hình thành sẽ gây tắc nghẽn dòng chảy hoàn toàn dẫn đến nhồi máu cơ tim. (1)
Tuy nhiên không phải mọi cơn nhồi máu cơ tim đều xuất phát từ tắc nghẽn động mạch vành. Có những trường hợp tình trạng này vẫn xảy ra dù động mạch vành không bị tắc nghẽn, thường do những yếu tố sau:
Nguy cơ tái phát cơn nhồi máu cơ tim sẽ cao hơn nếu người bệnh có nhiều yếu tố nguy cơ. Trong đó nhóm có thể kiểm soát bao gồm là hút thuốc, huyết áp cao, rối loạn mỡ máu, tiểu đường, béo phì, ít vận động, ăn nhiều chất béo bão hòa – muối, stress kéo dài hoặc lạm dụng chất kích thích. Nhóm không thể kiểm soát gồm như tuổi tác (nam trên 45, nữ trên 55 hoặc sau mãn kinh), tiền sử gia đình mắc bệnh tim sớm và một số bệnh lý đi kèm như tiền sản giật, bệnh tự miễn, nhiễm trùng mãn tính.
Phát hiện nhồi máu cơ tim cần dựa trên sự kết hợp giữa triệu chứng lâm sàng và các bằng chứng cận lâm sàng.
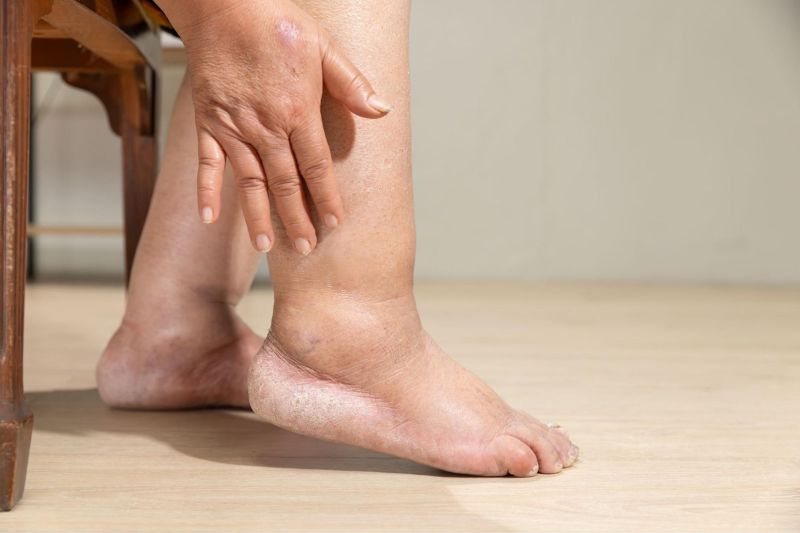
Cả nhồi máu cơ tim cấp và nhồi máu cơ tim cũ đều nguy hiểm, nhưng mức độ cấp cứu, cách chẩn đoán và hướng xử trí có sự khác biệt rõ rệt.
Nói cách khác, nhồi máu cơ tim cấp nguy hiểm tức thì, cần xử trí ngay, còn nhồi máu cơ tim cũ là gánh nặng lâu dài, làm tăng nguy cơ biến cố tim mạch trong tương lai.
Để xác định tình trạng bệnh, bác sĩ sẽ kết hợp nhiều kỹ thuật cận lâm sàng khác nhau.
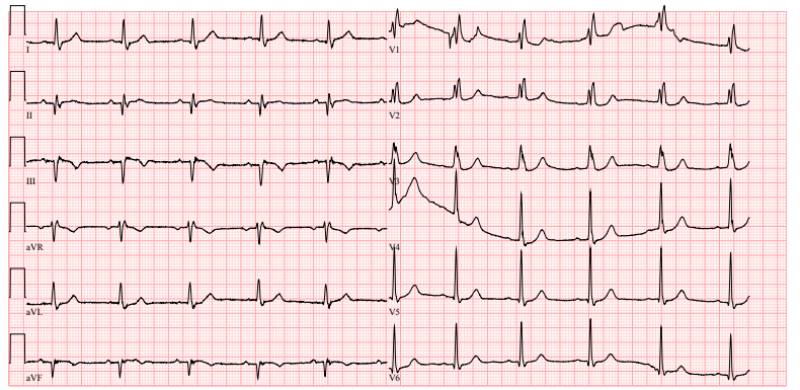
Điện tâm đồ là phương pháp cơ bản, phổ biến để phát hiện nhồi máu cơ tim đã qua. Dấu hiệu đặc trưng là sóng Q sâu và rộng ở các chuyển đạo tương ứng với vùng cơ tim tổn thương. ECG còn có thể ghi nhận sóng T đảo ngược, phức hợp QRS phân mảnh hoặc hình ảnh sẹo điện tim phản ánh sự xơ hóa, rối loạn dẫn truyền. Mặc dù không cho biết chính xác thời điểm xảy ra biến cố, đây vẫn là công cụ sàng lọc quan trọng, dễ tiếp cận và ít tốn kém.
Trong thực hành lâm sàng hiện đại, troponin là chỉ dấu sinh học có độ nhạy và độ đặc hiệu cao. Ở nhồi máu cơ tim cũ, troponin thường về mức bình thường, giúp phân biệt với nhồi máu cơ tim cấp. Xét nghiệm này vẫn cần thiết để loại trừ tổn thương mới, đánh giá nguy cơ tái phát ở người có bệnh tim mạch nền.
Chăm sóc người bệnh nhồi máu cơ tim là quá trình lâu dài, tập trung vào ngăn ngừa tái phát biến cố, kiểm soát yếu tố nguy cơ, quản lý biến chứng để duy trì chức năng tim cũng như nâng cao chất lượng sống.
Sau nhồi máu cơ tim, người bệnh thường phải duy trì dùng thuốc để giảm tải cho tim, ngăn ngừa biến cố mới. Các nhóm thuốc chính gồm:
Trong một số trường hợp, người bệnh có thể phải dùng liệu pháp kháng tiểu cầu kép (DAPT) kéo dài 12 tháng hoặc hơn, tùy theo loại stent đặt vào và nguy cơ chảy máu. Quá trình điều chỉnh liều, theo dõi tác dụng phụ cần được bác sĩ tim mạch kiểm tra định kỳ.
Quản lý bệnh gắn liền với việc kiểm soát huyết áp, đường huyết, lipid máu và cân nặng. Cai thuốc lá là yêu cầu bắt buộc để giảm nguy cơ tái phát. Song song bác sĩ sẽ điều chỉnh chế độ dùng thuốc và hướng dẫn thay đổi lối sống dựa trên kết quả theo dõi định kỳ.
Sau khi tình trạng đã ổn định từ 1 – 2 tuần, người bệnh được khuyến khích tham gia chương trình phục hồi chức năng tim. Đây là một phần quan trọng trong kế hoạch điều trị lâu dài, nhằm cải thiện khả năng gắng sức, giảm nguy cơ tái phát.
Để cải thiện chức năng tim, người bệnh cần:
Nhiều nghiên cứu đã chứng minh chương trình phục hồi chức năng tim có thể giảm tới 20% tỷ lệ tử vong, đồng thời cải thiện sức khỏe thể chất và tinh thần cho người bệnh một cách rõ rệt. (3)
Người bệnh cần kiểm tra thường xuyên bằng điện tâm đồ, siêu âm tim, xét nghiệm máu, Holter điện tim khi nghi ngờ rối loạn nhịp. Các thiết bị y tế từ xa như máy đo huyết áp, đồng hồ thông minh cũng được ứng dụng giúp bác sĩ theo dõi sức khỏe người bệnh ngay tại nhà.
Điều trị bệnh đòi hỏi sự phối hợp toàn diện của nhiều chuyên khoa. Tại Bệnh viện Đa khoa Tâm Anh, người bệnh được chăm sóc theo mô hình đa chuyên khoa khép kín:
Đội ngũ điều dưỡng giàu kinh nghiệm cùng chuyên gia tâm lý sẽ đồng hành trong suốt quá trình điều trị phối hợp với gia đình để người bệnh duy trì động lực, sống tích cực hơn.
Người bệnh cần được trang bị kiến thức để chủ động kiểm soát bệnh. Họ phải nhận diện được dấu hiệu cảnh báo của cơn nhồi máu mới, hiểu rõ tầm quan trọng của việc tuân thủ phác đồ dùng thuốc, xây dựng lối sống lành mạnh với dinh dưỡng hợp lý, vận động đều đặn, không hút thuốc. Điều này không những giúp giảm nguy cơ tái phát, còn tăng sự tự tin trong việc kiểm soát bệnh.
Nhồi máu cơ tim cũ là dấu tích tim đã bị tổn thương, luôn tiềm ẩn nguy cơ biến chứng nguy hiểm. Người bệnh cần kiểm soát chặt chẽ các yếu tố nguy cơ, tuân thủ phác đồ điều trị, đặc biệt tái khám thường xuyên để bác sĩ theo dõi, điều chỉnh kịp thời. Việc này giúp phòng ngừa tái phát, bảo vệ sức khỏe tim mạch và cải thiện tiên lượng sống tốt hơn.