Mặc dù chỉ chiếm khoảng 4,7% số ca mắc mới (theo Viện Ung thư Quốc gia, Mỹ) nhưng ung thư hắc tố da giai đoạn cuối vẫn là thách thức lớn trong điều trị bởi lúc này các tế bào ác tính đã di căn phức tạp. Hãy cùng ECO Pharma theo dõi bài viết sau để có cái nhìn chuyên sâu và kiểm soát bệnh tốt hơn.
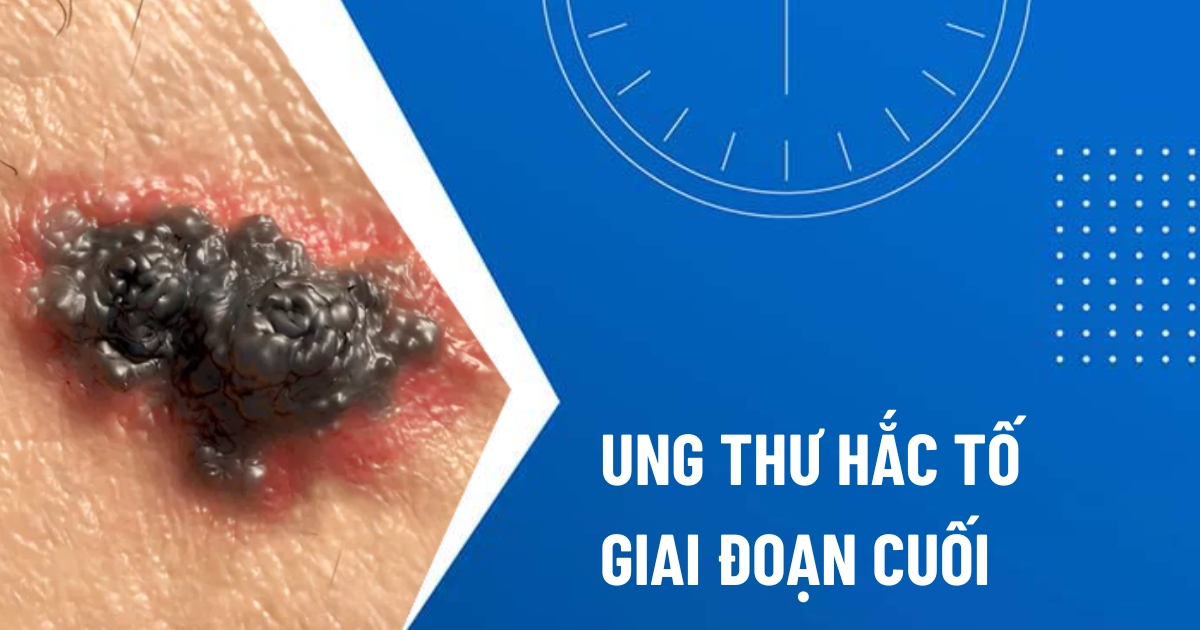
Ung thư hắc tố da giai đoạn cuối (giai đoạn 4) xảy ra khi các tế bào ác tính không chỉ còn nằm ở vùng da ban đầu mà đã lan sang những cơ quan khác như phổi, gan, não hoặc xương. Theo phân loại TNM trong y khoa, lúc này khối u có thể lớn hoặc nhỏ, đã lan đến hạch bạch huyết hoặc chưa nhưng điểm quan trọng nhất để xếp vào giai đoạn cuối là chúng đã di căn xa, tức là tế bào ung thư đã “đi” đến những vị trí khác ngoài da.
Việc phân giai đoạn dựa trên nhiều yếu tố chuyên môn:
Ở giai đoạn này, bệnh có thể di căn đến hạch bạch huyết xa, phổi, gan, xương, não, ruột non hoặc mô mềm như cơ và mỡ dưới da. Các ổ mới hình thành được gọi là tổn thương thứ phát.
=> Xem thêm: Hiểu về ung thư hắc tố giai đoạn 3 sao cho đúng?
Ở cấp độ tế bào, ung thư hắc tố da giai đoạn 4 thể hiện mức độ ác tính cao và khả năng diễn tiến mạnh.
Bất ổn về bộ gen và biến đổi nhiễm sắc thể: Khi bước vào giai đoạn cuối, cấu trúc di truyền bên trong tế bào ung thư bị rối loạn trên toàn bộ nhiễm sắc thể. Sự lệch bội lớn khiến các gene mất đi tính dị hợp tử, các đột biến điểm lan rộng. Điều này khiến khối u phát triển nhanh hơn, dễ xâm lấn sang mô xung quanh, lan đến cơ quan khác và đáp ứng điều trị kém. Ở mức độ phân tử, có thể xuất hiện các đột biến như BRAF, NRAS hoặc bất thường ở gen KIT. Chúng đóng vai trò như “công tắc” thúc đẩy tế bào tăng sinh mất kiểm soát, làm bệnh ngày càng nặng hơn.
Tiến hóa khối u và đa dạng dòng tế bào: Khối u không còn là một loại tế bào giống nhau mà là tập hợp của nhiều “nhóm” tế bào khác nhau về mặt di truyền. Mỗi nhóm có đặc điểm riêng, dễ lan đến những cơ quan khác nhau trong cơ thể làm cho việc điều trị phức tạp hơn. Có nhóm tế bào đáp ứng tốt với thuốc hoặc liệu pháp miễn dịch, nhưng cũng có nhóm lại kháng trị. Vì vậy, hiệu quả điều trị ở giai đoạn muộn thường khó dự đoán và cần theo dõi sát sao.
Lan rộng toàn thân: Ở giai đoạn muộn, tế bào ung thư có thể chui vào mạch máu hoặc mạch bạch huyết để “di chuyển” đến nơi khác. Chúng có thể tạo thêm những nốt nhỏ quanh khối u ban đầu hoặc hình thành ổ di căn ở cơ quan xa như phổi, gan, não và xương.
Né tránh miễn dịch và kháng trị liệu: Bình thường, hệ miễn dịch có nhiệm vụ nhận diện và tiêu diệt tế bào bất thường. Tuy nhiên, tế bào ung thư có thể “ẩn mình” bằng cách làm giảm khả năng bị nhận diện hoặc gây nhiễu cơ chế liên quan đến miễn dịch. Khi đó, tế bào T khó phát hiện và tiêu diệt chúng. Đây cũng là một trong những lý do khiến việc điều trị ở giai đoạn muộn khó khăn và dễ thất bại hơn.

Ở giai đoạn muộn, tổn thương da có thể dày hơn, xâm lấn sâu, xuất hiện loét hoặc những nốt nhỏ lân cận, gọi là tổn thương vệ tinh.
Bên cạnh biểu hiện tại da, người bệnh còn gặp các triệu chứng toàn thân như mệt mỏi, sụt cân, chán ăn. Nếu hạch bạch huyết bị xâm lấn, có thể sờ thấy hạch cứng và to bất thường.
Triệu chứng cụ thể phụ thuộc vào vị trí di căn:
Tiên lượng sống của người bệnh ung thư hắc tố da giai đoạn cuối đã thay đổi rõ rệt trong hơn 10 năm qua. Trước đây, khi các phương pháp điều trị còn hạn chế, tỷ lệ sống sau 5 năm chỉ khoảng 15%. Hiện nay, nhờ những tiến bộ trong y học, đặc biệt là miễn dịch trị liệu và thuốc nhắm trúng đích, tiên lượng sống đã có sự cải thiện lớn.
Theo thống kê dân số gần đây, tỷ lệ sống tương đối sau 5 năm ở giai đoạn 4 đạt khoảng 35%. Một số nghiên cứu tại những trung tâm ung thư lớn ghi nhận con số này có thể dao động từ 35% đến trên 50% tùy phác đồ điều trị và đặc điểm di căn. Dữ liệu từ Viện Ung thư Quốc gia cũng cho thấy xu hướng sống còn đang tăng lên so với hai thập kỷ trước. (1)
Diễn biến theo thời gian cho thấy sự cải thiện rõ ràng:
Tuy vậy, thời gian sống của mỗi người không giống nhau. Tiên lượng phụ thuộc vào vị trí và số lượng cơ quan di căn, đặc điểm sinh học của khối u như đột biến BRAF, biểu hiện PD-L1, gánh nặng đột biến, cũng như thể trạng, chức năng miễn dịch của người bệnh. Di căn đơn cơ quan thường có tiên lượng tốt hơn so với di căn não hoặc đa cơ quan. Một số trường hợp đáp ứng hoàn toàn với điều trị có thể sống trên 5 năm và duy trì chất lượng sống ổn định.
Chẩn đoán thường bắt đầu bằng sinh thiết cắt bỏ tổn thương nghi ngờ để xác định bản chất ác tính. Sau đó, người bệnh có thể được chỉ định thêm các phương tiện đánh giá mức độ lan rộng như:
Toàn bộ kết quả thường được thảo luận với nhóm đa chuyên khoa gồm bác sĩ da liễu, phẫu thuật, chẩn đoán hình ảnh, giải phẫu bệnh và ung bướu để xây dựng kế hoạch điều trị tối ưu cho từng trường hợp.
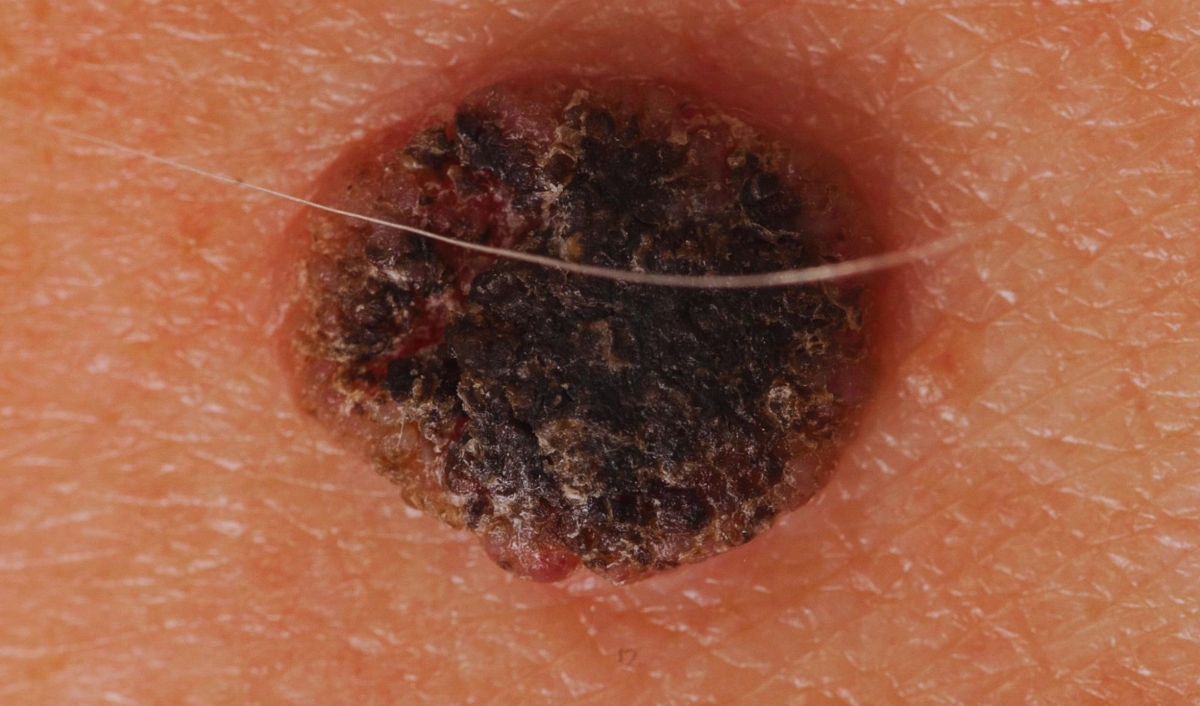
Trước đây, ung thư hắc tố da giai đoạn 4 đồng nghĩa với tiên lượng rất xấu vì bệnh đã di căn xa. Khả năng điều trị khi đó còn hạn chế, chủ yếu là kiểm soát triệu chứng. Hiện nay, nhờ bước tiến lớn trong miễn dịch trị liệu và điều trị nhắm trúng đích, kết quả điều trị đã cải thiện rõ rệt, mang lại nhiều kỳ vọng hơn cho người bệnh.
Không phải tất cả người bệnh đều có thể khỏi hoàn toàn, nhưng một số trường hợp đáp ứng rất tốt với điều trị, duy trì tình trạng ổn định trong nhiều năm. Nếu sau thời gian dài theo dõi mà không còn phát hiện u sắc tố da trên lâm sàng, bác sĩ có thể xem đó là trạng thái “khỏi bệnh chức năng”, nghĩa là bệnh đã được kiểm soát bền vững.
Các thuốc ức chế điểm kiểm soát miễn dịch như PD-1 và CTLA-4 đã giúp kéo dài thời gian sống cho người bệnh. Một tỷ lệ lớn ca bệnh sống nhiều năm mà không tái phát. Khi phối hợp miễn dịch trị liệu, thuốc nhắm trúng đích hoặc liệu pháp tế bào lympho thâm nhiễm khối u (TIL), tỷ lệ sống lâu dài có thể đạt khoảng 30 – 50% ở một số nhóm phù hợp.
Ngay cả với di căn não, từng được xem là khó trị nhất, các phác đồ kết hợp hiện đại cũng cho thấy khả năng kiểm soát bệnh lâu dài trong nhiều năm.
Khi bệnh đã bước vào giai đoạn muộn, việc lựa chọn phương pháp điều trị phù hợp rất quan trọng giúp kiểm soát diễn tiến, kéo dài tiên lượng cho người bệnh.
Miễn dịch trị liệu hiện là phương pháp điều trị cơ bản ở giai đoạn tiến triển. Các thuốc ức chế điểm kiểm soát miễn dịch như Pembrolizumab, Nivolumab và Ipilimumab giúp khôi phục hoạt động của tế bào T, tăng khả năng nhận diện, tiêu diệt tế bào ung thư.
Nhiều nghiên cứu lâm sàng ghi nhận liệu pháp này cải thiện rõ thời gian sống. Ở nhóm nguy cơ cao, phối hợp Nivolumab và Ipilimumab có thể nâng tỷ lệ đáp ứng, nhưng cần theo dõi sát để kiểm soát tác dụng phụ liên quan miễn dịch.
Khoảng 40 – 50% người bệnh mang đột biến BRAF V600. Khi đó, bác sĩ có thể chỉ định phác đồ kết hợp như:
Phương pháp này tác động trực tiếp vào con đường tín hiệu tăng sinh của tế bào ung thư giúp thu nhỏ khối u nhanh và cải thiện triệu chứng. Nhưng do nguy cơ kháng thuốc có thể xuất hiện sau một thời gian, chiến lược điều trị thường được điều chỉnh linh hoạt hoặc kết hợp với miễn dịch trị liệu.
Liệu pháp tế bào lympho thâm nhiễm khối u (TIL) chẳng hạn như Lifileucel là một phương pháp điều trị ung thư mới. Tế bào miễn dịch của chính người bệnh được tách ra từ khối u, nuôi cấy tăng sinh trong phòng thí nghiệm rồi truyền trở lại cơ thể để tăng cường khả năng tiêu diệt tế bào ác tính. Phương pháp này đặc biệt hữu ích ở những trường hợp kháng trị với các liệu pháp trước đó.
Dù ở giai đoạn muộn, phẫu thuật vẫn có vai trò trong một số tình huống chọn lọc. Cắt bỏ ổ di căn đơn lẻ hoặc khối u gây biến chứng như tắc ruột, chèn ép thần kinh cũng giúp giảm triệu chứng và cải thiện sinh hoạt hằng ngày.
Xạ trị thường được áp dụng nhằm kiểm soát triệu chứng tại chỗ. Trong trường hợp di căn não hoặc xương, cách này giúp giảm kích thước tổn thương, giảm đau và hạn chế biến chứng thần kinh.
Hiện nay, hóa trị không còn là lựa chọn ưu tiên trong điều trị ung thư hắc tố da giai đoạn cuối. Phương pháp này chủ yếu được cân nhắc khi liệu pháp miễn dịch và nhắm trúng đích không hiệu quả, nhằm kiểm soát bệnh diễn tiến tạm thời.

Bên cạnh điều trị chuyên khoa, chăm sóc giảm nhẹ tại nhà góp phần giúp người bệnh cảm thấy dễ chịu hơn và duy trì chất lượng sống tốt nhất có thể.
Kiểm soát triệu chứng: Di căn xương hoặc cơ quan nội tạng có thể gây đau dữ dội. Người bệnh cần dùng thuốc giảm đau đúng giờ theo chỉ định, không chờ đến khi đau nhiều mới uống. Gia đình nên ghi lại thời điểm và mức độ đau để bác sĩ điều chỉnh liều phù hợp. Nếu xuất hiện vết loét da do khối u cần thay băng nhẹ nhàng, dùng gạc không dính và giữ vùng da sạch, khô để hạn chế nhiễm trùng, mùi hôi. Trường hợp di căn phổi gây khó thở nên cho người bệnh nằm tư thế kê cao vai đầu, đồng thời thay đổi tư thế 2 giờ/lần để phòng ngừa loét do tì đè.
Dinh dưỡng phù hợp với thể trạng: Người bệnh giai đoạn muộn thường chán ăn, buồn nôn hoặc suy kiệt. Thay vì 3 bữa chính, nên chia thành 6 – 8 bữa nhỏ trong ngày, ăn thức ăn mềm, dễ tiêu như cháo, súp, uống sữa giàu năng lượng. Ưu tiên món ăn hợp khẩu vị để kích thích ăn uống. Nếu người bệnh buồn nôn nên tránh thức ăn có mùi nồng. Đảm bảo uống đủ nước hoặc bổ sung dung dịch bù điện giải giúp hạn chế táo bón, mệt mỏi.
Hỗ trợ tâm lý và tinh thần: Chăm sóc tinh thần có giá trị không kém dùng thuốc men. Người bệnh có thể cáu gắt, lo âu hoặc trầm cảm. Gia đình nên lắng nghe, tôn trọng cảm xúc và tạo không gian yên tĩnh, thoáng mát, đủ ánh sáng tự nhiên. Chỉ đơn giản như ngồi cạnh, nắm tay hay massage nhẹ nhàng cũng giúp họ cảm thấy an tâm và bớt cô đơn.
Dấu hiệu cần đưa đi cấp cứu: Người chăm sóc cần liên hệ cơ sở y tế ngay khi người bệnh xuất hiện những biểu hiện sau:
=> Xem thêm: Dấu hiệu ung thư hắc tố giai đoạn đầu.
Tóm lại, kiểm soát ung thư hắc tố da giai đoạn cuối đòi hỏi sự phối hợp chặt chẽ giữa điều trị chuyên sâu và theo dõi sát sao. Việc chẩn đoán chính xác mức độ xâm lấn đóng vai trò quyết định đến hiệu quả của phác đồ. Hiện nay, Hệ thống Bệnh viện Đa khoa Tâm Anh tự hào sở hữu công nghệ chẩn đoán hình ảnh hàng đầu như máy chụp cộng hưởng từ MAGNETOM Amira BioMatrix, siêu âm Real time SuperSonic Imagine Mach 30. Cùng với đội ngũ bác sĩ chuyên khoa giàu kinh nghiệm, đây là địa chỉ uy tín giúp người bệnh tiếp cận với những giải pháp điều trị hiện đại, kéo dài tiên lượng sống và sự thoải mái tối đa.