Ung thư tuyến tiền liệt là u ác tính phổ biến thứ hai ở nam giới, thường không bộc lộ triệu chứng cho đến khi khối u phát triển. Hệ thống TNM phân loại các giai đoạn ung thư tuyến tiền liệt để giúp đánh giá tiên lượng và xây dựng phác đồ điều trị hiệu quả. Ung thư tuyến tiền liệt có mấy giai đoạn, phân độ giai đoạn ung thư tiền liệt tuyến như thế nào, mời bạn tìm hiểu rõ ở bài viết sau tại Eco Pharma.
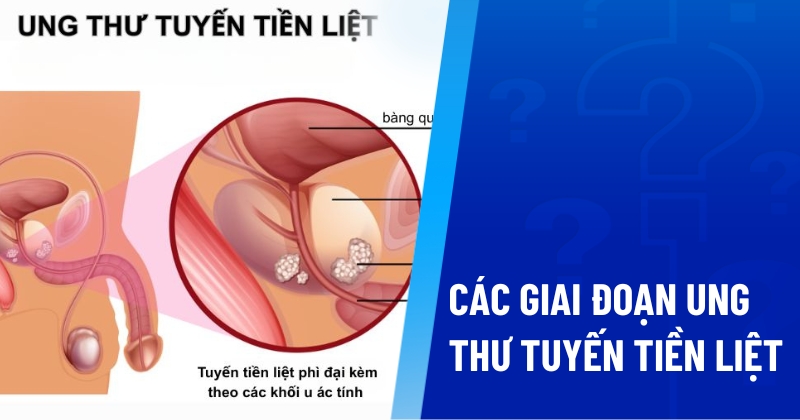
Ung thư tuyến tiền liệt là bệnh ung thư phổ biến thứ hai ở nam giới, chỉ sau ung thư phổi. Theo Quỹ nghiên cứu ung thư thế giới quốc tế (WCRF), có khoảng 1.467.854 ca mắc ung thư tuyến tiền liệt được ghi nhận vào năm 2022. Hiệp hội Ung thư Mỹ (ACS) ước tính, năm 2025 có khoảng 35.770 ca tử vong do ung thư tuyến tiền liệt ở Mỹ.
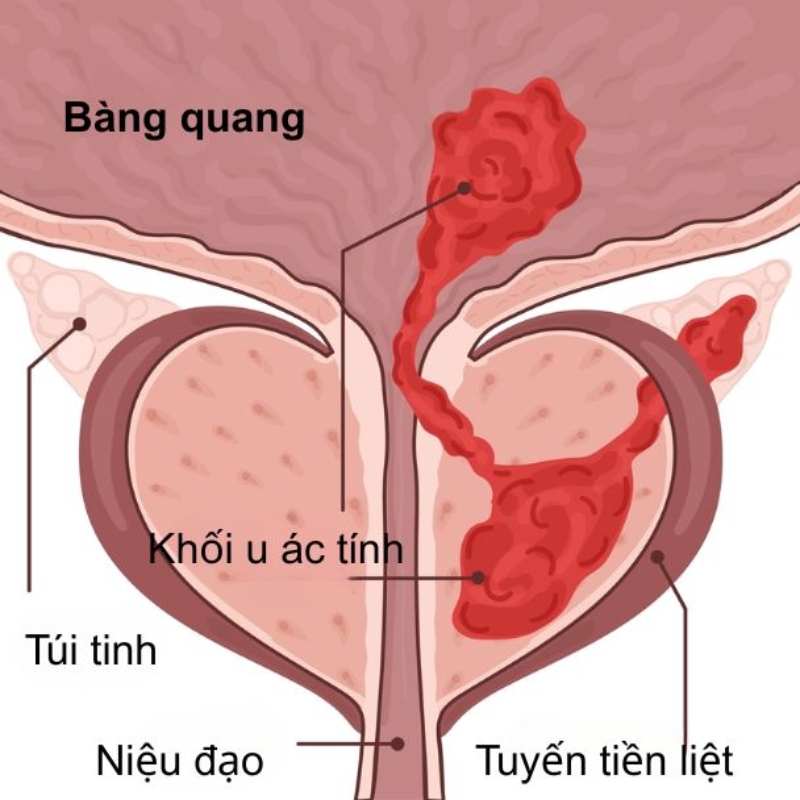
Ung thư tuyến tiền liệt là bệnh lý xuất phát từ sự phát triển bất thường của các tế bào ác tính trong tuyến tiền liệt, đặc biệt ở phần chuyển tiếp của nhu mô. Hệ thống TNM của Ủy ban Liên hợp về Ung thư Mỹ (AJCC) đã phân loại ung thư tuyến tiền liệt thành các giai đoạn khác nhau để phục vụ chẩn đoán và điều trị.
Khi một người được chẩn đoán mắc ung thư bác sĩ sẽ tiến hành thực hiện thêm các xét nghiệm và kỹ thuật chẩn đoán hình ảnh để xác định giai đoạn ung thư tuyến tiền liệt, kiểm tra ung thư đã di căn đến các bộ phận khác của cơ thể hay chưa. Nắm rõ các giai đoạn ung thư tuyến tiền liệt là quan trọng giúp bác sĩ xây dựng phác đồ điều trị tối ưu cho người bệnh. (1)
TNM là một hệ thống chuẩn hóa quốc tế, bao gồm 3 yếu tố chính là T là Tumour (khối u), N là Nodes (di căn hạch) và M là Metastasis (di căn xa). Ý nghĩa của các yếu tố này được trình bày như sau:
T (Tumor – khối u): Mô tả kích thước của khối u nguyên phát và mức độ xâm lấn của nó vào các mô lân cận.
Mức độ T sẽ khác nhau tùy vào loại ung thư và vị trí. Ví dụ, với ung thư đại tràng, T1 có nghĩa là khối u mới chỉ ở lớp niêm mạc, còn T4 là nó đã ăn xuyên qua thành ruột.
N (Nodes – di căn hạch): Cho biết ung thư đã lan đến các hạch bạch huyết gần đó hay chưa.
Giống như T, mức độ N cũng tùy thuộc vào loại ung thư. Chẳng hạn, trong ung thư đại trực tràng, N1 có thể là 1-3 hạch, còn N3 là từ 7 hạch trở lên.
M (Metastasis – di căn xa): Ung thư đã di căn (lan xa) đến các bộ phận khác trong cơ thể hay chưa (ngoài các hạch gần đó).
Phân loại M cũng có thể chi tiết hơn tùy loại ung thư. Ví dụ, M1a có thể là di căn một vùng, M1b là nhiều vùng, còn M1c là di căn phúc mạc (màng bao quanh các cơ quan trong bụng). Di căn phúc mạc thường là dấu hiệu tiên lượng không tốt.
Ngoài hệ thống TNM, bác sĩ còn dựa vào chỉ số PSA và điểm Gleason để đánh giá mức độ nguy cơ của ung thư tuyến tiền liệt (thấp, trung bình, cao).
Chỉ số PSA: PSA là một loại protein được sản xuất bởi các tế bào trong tuyến tiền liệt (cả tế bào bình thường và tế bào ung thư). Nồng độ PSA được đo trong máu. Mức PSA cao hơn bình thường (thường là trên 4 ng/mL) có thể cảnh báo nguy cơ ung thư tuyến tiền liệt. Tuy nhiên, PSA cũng có thể tăng do các tình trạng lành tính khác như phì đại tuyến tiền liệt (BPH) hoặc viêm nhiễm.
Điểm Gleason: Điểm Gleason là một hệ thống đánh giá mức độ ác tính của tế bào ung thư tuyến tiền liệt dựa trên mẫu sinh thiết dưới kính hiển vi. Điểm Gleason được xác định bằng cách cộng hai điểm mô học chiếm tỷ lệ cao nhất trong mẫu sinh thiết (từ 3 đến 5), phản ánh mức độ bất thường của tế bào. Trong đó, điểm 3 là mô ung thư vẫn còn khá giống mô bình thường; điểm 5 là mô ung thư rất bất thường, không giống mô bình thường.
Phân loại mức độ ác tính theo điểm gleason như sau:
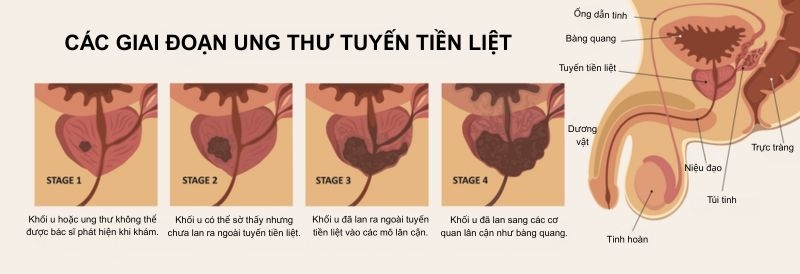
Ung thư tuyến tiền liệt có mấy giai đoạn? Có 4 giai đoạn ung thư tuyến tiền liệt, mỗi giai đoạn phản ánh mức độ tiến triển và lan rộng của bệnh. Dưới đây là đặc điểm cụ thể của từng giai đoạn bệnh:
Ung thư tuyến tiền liệt giai đoạn I được hiểu là ung thư chỉ khu trú trong tuyến tiền liệt, chưa lan ra ngoài. Ở giai đoạn này, ung thư thường phát triển chậm, ít biểu hiện triệu chứng. Không thể sờ thấy qua khám trực tràng bằng ngón tay hoặc nếu có thì chỉ cảm nhận được ở một nửa hoặc ít hơn một bên của tuyến tiền liệt. Mức độ kháng nguyên đặc hiệu tuyến tiền liệt (PSA) trong máu thấp, dưới 10 ng/ml. Đặc biệt là các tế bào ung thư ở giai đoạn này vẫn biệt hóa tốt, trông giống các tế bào khỏe mạnh bình thường.
Trong giai đoạn I, ung thư tuyến tiền liệt còn được chia thành các phân loại nhỏ hơn dựa trên cách thức phát hiện và mức độ lan rộng của khối u. Cụ thể là:
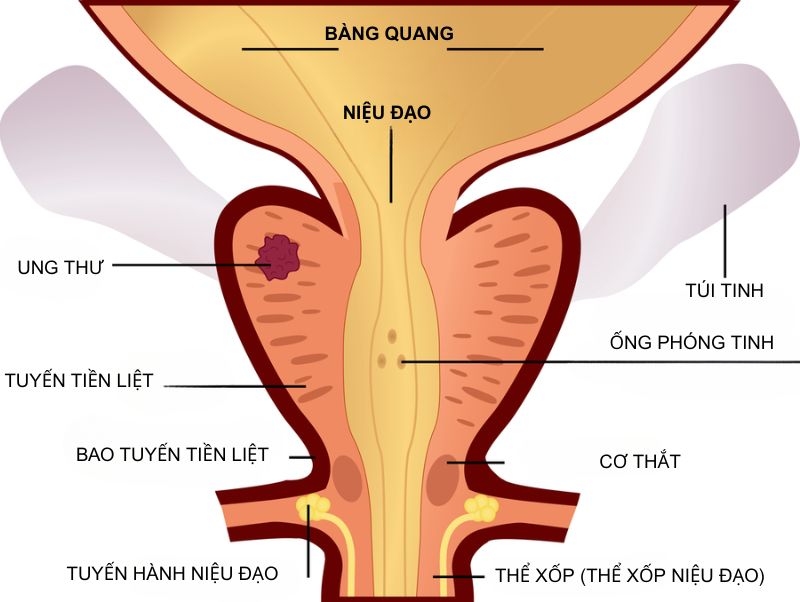
Ở giai đoạn II, ung thư tuyến tiền liệt đã tiến triển hơn so với giai đoạn I nhưng vẫn chưa lan ra ngoài giới hạn của tuyến tiền liệt. Khối u vẫn còn khu trú tuy nhiên kích thước có thể lớn hơn và nguy cơ phát triển, lây lan tiềm ẩn cao hơn so với giai đoạn trước. Mức độ PSA thường ở mức trung bình hoặc thấp khoảng từ 10 ng/ml – 20 ng/ml.
Ung thư tuyến tiền giai đoạn II được chia thành các phân loại nhỏ hơn để mô tả chính xác hơn đặc điểm của khối u.
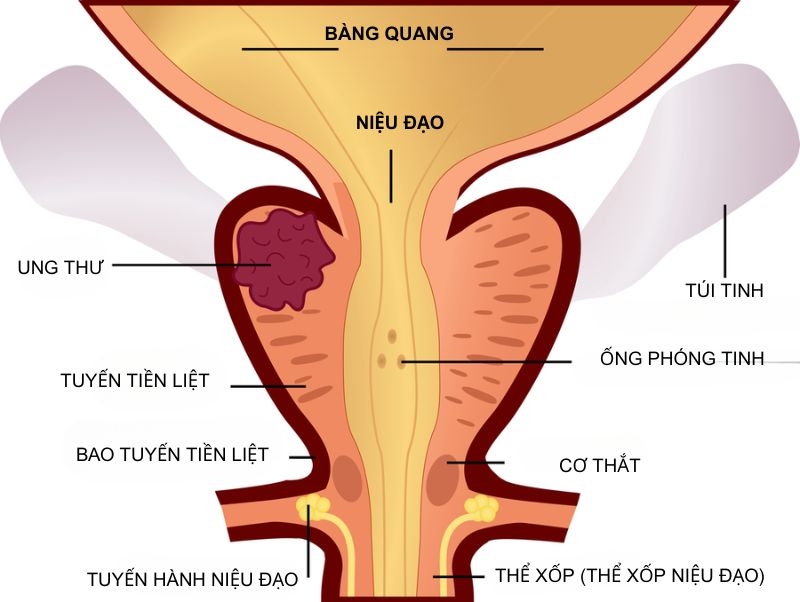
Giai đoạn ung thư tuyến tiền liệt III thường có mức PSA ở mức cao (trên 20 ng/ml) và khối u có nguy cơ phát triển và lây lan cao hơn. Giai đoạn này ung thư đã tiến triển cục bộ, vượt ra ngoài giới hạn của tuyến tiền liệt nhưng chưa lây lan đến các hạch bạch huyết ở xa hoặc các cơ quan khác.
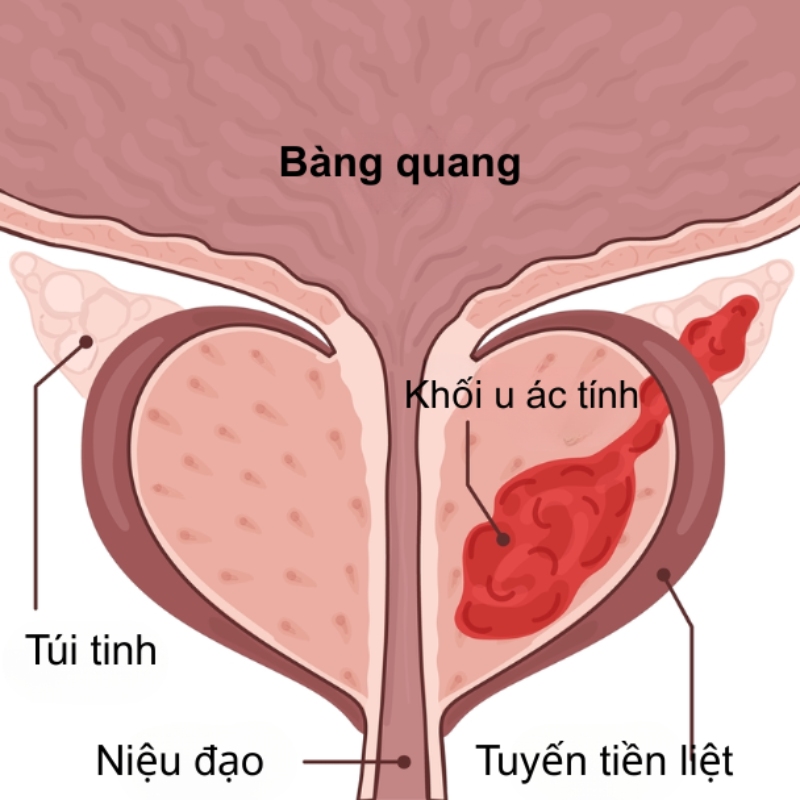
Giai đoạn IV là giai đoạn ung thư tuyến tiền liệt đã tiến triển và di căn sang các bộ phận khác của cơ thể. Đây là giai đoạn nghiêm trọng nhất và được chia thành hai phân loại nhỏ. Bao gồm:
Tiên lượng sống được hiểu là tỷ lệ sống sót của người bệnh ung thư tuyến tiền liệt. Tỷ lệ này không thể dự đoán chính xác người bệnh sống được bao lâu nhưng nó cung cấp cái nhìn tổng thể về khả năng điều trị thành công dựa trên kinh nghiệm từ các bệnh nhân trước đây.
Một chỉ số tiên lượng sống phổ biến nhất là tỷ lệ sống sót tương đối sau 5 năm. Con số này giúp so sánh khả năng sống sót của những người mắc ung thư với những người không mắc bệnh trong dân số nói chung, trong cùng khoảng thời gian 5 năm. Ví dụ, nếu tỷ lệ sống sót tương đối sau 5 năm của một giai đoạn ung thư tuyến tiền liệt là 90% thì có nghĩa là trung bình những người mắc bệnh ung thư ở giai đoạn đó có khả năng sống ít nhất 5 năm sau khi được chẩn đoán cao hơn khoảng 90% so với những người đàn ông không mắc ung thư.
Dưới đây là số liệu thống kê từ Hiệp hội Ung thư Mỹ (ACS) dựa trên thông tin từ cơ sở dữ liệu SEER (Giám sát, Dịch tễ học và Kết quả cuối cùng) của Viện Ung thư Quốc gia (NCI) tại Mỹ. Cơ sở dữ liệu SEER phân loại ung thư tuyến tiền liệt dựa trên mức độ lan rộng của bệnh thành ba giai đoạn chính, thay vì hệ thống giai đoạn TNM (giai đoạn I, II, III, IV) chi tiết hơn:
Khi tổng hợp tất cả các giai đoạn của SEER, tỷ lệ sống sót trung bình là 97% sau 5 năm (dựa trên dữ liệu từ năm 2014 đến 2020).
Phân độ giai đoạn ung thư tiền liệt tuyến được xác định dựa trên việc thăm khám tiền sử sức khỏe cá nhân (gia đình), khám lâm sàng và các xét nghiệm chuyên sâu. Ban đầu, bác sĩ sẽ thực hiện khám trực tràng bằng ngón tay (DRE), xét nghiệm PSA, đặc biệt là sinh thiết tuyến tiền liệt (để chẩn đoán ung thư tuyến tiền liệt và đánh giá mức độ ác tính thông qua điểm Gleason/Nhóm cấp độ).
Sau đó, bác sĩ sẽ chỉ định thực hiện các phương pháp chẩn đoán hình ảnh và thủ thuật chuyên sâu hơn. Mục tiêu chính là để xác định chính xác giai đoạn ung thư tuyến tiền liệt (nghĩa là mức độ lan rộng của tế bào ung thư trong và ngoài tuyến tiền liệt), từ đó xây dựng kế hoặc điều trị tối ưu cho người bệnh.
Dưới đây là một số phương pháp chẩn đoán hình ảnh được thực hiện để xác định các giai đoạn ung thư tuyến tiền liệt.
Đây là một kỹ thuật hình ảnh dùng để kiểm tra sự hiện diện của các tế bào phân chinh nhanh (như tế bào ung thư) trong xương. Bác sĩ sẽ tiêm một lượng rất nhỏ vật liệu phóng xạ vào tĩnh mạch. Chất này sẽ di chuyển trong máu, tích tụ tại những vùng xương có bất thường bao gồm cả các vị trí ung thư di căn. Sau đó, một máy quét đặc biệt sẽ phát hiệu vật liệu phóng xạ này, tạo ra hình ảnh chi tiết, giúp xác định vị trí các tế bào ung thư trong xương.
Còn được gọi là chụp cộng hưởng từ hạt nhân (NMRI), sử dụng nam châm mạnh, sóng vô tuyến và máy tính để tạo ra các hình ảnh chi tiết về các cơ quan và mô mềm trong cơ thể. Phương pháp này giúp đánh giá sự lan rộng của ung thư tuyến tiền liệt, nhất là khi kết hợp với đầu dò qua trực tràng để tạo hình ảnh rõ nét hơn về tuyến tiền liệt và các cấu trúc lân cận.
Kỹ thuật này được thực hiện bằng cách sử dụng máy chụp X-quang và máy tính để tạo ra hình ảnh chi tiết, cắt ngang các khu vực bệnh trong cơ thể từ nhiều góc độ. Để tăng cường độ tương phản và giúp các cơ quan, mô hiển thị rõ hơn, thuốc cản quang có thể được tiêm tĩnh mạch hoặc cho bệnh nhân uống. Phương pháp này có vai trò quan trọng giúp phát hiện sự lan rộng của ung thư tuyến tiền liệt đến các cơ quan khác.
Đây là một kỹ thuật chẩn đoán hình ảnh tiên tiến được FDA phê duyệt, sử dụng chất đánh dấu phóng xạ 68Ga-PSMA-11 đặc hiệu. Chất này khi được tiêm vào cơ thể sẽ gắn kết với protein PSMA trên bề mặt tế bào ung thư tuyến tiền liệt, giúp máy quét PET phát hiện chính xác vị trí khối u, kể cả những tổn thương nhỏ hoặc di căn xa (xương, hạch bạch huyết xa). Phương pháp này vượt trội so với các kỹ thuật hiện có (như MRI hay PET Fluciclovine) giúp hỗ trợ quá trình lập kế hoạch điều trị hiệu quả và có mục tiêu hơn cho người bệnh, đặc biệt là những người có nguy cơ di căn cao hoặc ung thư tái phát.
Đây là một xét nghiệm hình ảnh giúp phát hiện ung thư tuyến tiền liệt đã lan rộng, đặc biệt đến hạch bạch huyết. Người bệnh sẽ được tiêm một lượng nhỏ hoạt chất prostaScint gắn Indium-111 vào tĩnh mạch. prostaScint chứa một kháng thể đơn dòng có khả năng gắn kết đặc hiệu với các tế bào tuyến tiền liệt (bao gồm cả tế bào ung thư). Sau đó, máy ảnh gamma quét cơ thể, hiện thị các điểm sáng trên hình ảnh ở những vùng có nhiều tế bào ung thư tuyến tiền liệt.
Sinh thiết túi tinh là thủ thuật dùng kim để lấy mẫu chất lỏng từ túi tinh (tuyến sản xuất tinh dịch). Mẫu chất lỏng sẽ được các chuyên gia/bác sĩ kiểm tra dưới kính hiển vi để tìm kiếm sự hiện diện của tế bào ung thư, đánh giá mức độ lan rộng của bệnh. (3)
Dưới đây là thông tin các phương pháp điều trị ung thư tuyến tiền liệt theo từng giai đoạn từ Viện Ung thư Quốc Gia Mỹ (NCI).
Giai đoạn I
Ung thư tuyến tiền liệt giai đoạn I là giai đoạn sớm, các khối u còn rất nhỏ và khu trú hoàn toàn trong tuyến tiền liệt. Vì ung thư có xu hướng phát triển chậm nên hướng điều trị ở giai đoạn này là theo dõi thận trọng hoặc giám sát tích cực để tránh tác dụng phụ không cần thiết của điều trị. Tuy nhiên, người bệnh có thể lựa chọn các phương pháp điều trị triệt để như phẫu thuật cắt bỏ tuyến tiền liệt hoặc xạ trị (ngoài hoặc nội khoa) nếu muốn can thiệp ngay.
Giai đoạn II
Ung thư tuyến tiền liệt giai đoạn II khối u vẫn nằm trong tuyến tiền liệt nhưng có thể lớn hơn hoặc có các đặc điểm cho thấy nguy cơ tiến triển cao hơn nhưng bệnh vẫn chưa lan ra ngoài tuyến tiền liệt. Phương pháp điều trị ở giai đoạn này tương tự giai đoạn I nhưng thường được cân nhắc tích cực hơn. Người bệnh có thể lựa chọn phẫu thuật cắt bỏ tuyến tiền liệt (có thể đi kèm với cắt bỏ hạch bạch huyết gần đó) hoặc xạ trị (ngoài hoặc nội khoa). Giám sát tích cực được lựa chọn cho một số trường hợp được chọn lọc, nhưng cần theo dõi sát sao hơn. Đôi khi, liệu pháp hormone có thể được thêm vào sau xạ trị để tăng hiệu quả.
Giai đoạn III
Đây là giai đoạn ung thư đã lan ra ngoài tuyến tiền liệt, xâm lấn vào các mô lân cận (như túi tinh hoặc bàng quang) nhưng chưa di căn đến các hạch bạch huyết ở xa hoặc các cơ quan khác trong cơ thể. Mục tiêu điều trị ở giai đoạn này là kiểm soát bệnh cục bộ với các phương pháp là xạ trị ngoài (kết hợp với liệu pháp hormone), hoặc đôi khi là phẫu thuật cắt bỏ tuyến tiền liệt toàn bộ (có thể kèm xạ trị sau phẫu thuật). Hoặc có thể xem xét thực hiện phẫu thuật TURP hoặc xạ trị cục bộ để giảm triệu chứng tiết niệu.
Giai đoạn IV
Đây là giai đoạn bệnh đã di căn (nghĩa là tế bào ung thư đã lan đến các hạch bạch huyết xa hoặc các bộ phận khác của cơ thể (như xương, phổi, gan). Mục tiêu điều trị chính ở giai đoạn này không phải là chữa khỏi hoàn toàn bệnh mà là kiểm soát bệnh, kéo dài sự sống và cải thiện chất lượng sống bằng cách giảm các triệu chứng. Các phương pháp điều trị được lựa chọn là liệu pháp hormone (có thể kết hợp với các thuốc hormone thế hệ mới); hóa trị, xạ trị (để giảm đau xương do di căn hoặc kiểm soát khối u cục bộ). Cân nhắc thực hiện các thủ thuật phẫu thuật TURP để giảm các triệu chứng tiết niệu. Người bệnh ở giai đoạn này cũng có thể tham gia thử nghiệm lâm sàng để tiếp cận các liệu pháp mới.
Không có biện pháp nào có thể giúp phòng ngừa ung thư tuyến tiền liệt tuyệt đối. Tuy nhiên việc tầm soát là quan trọng đối với nam giới trên 50 tuổi. Ngoài ra, nếu có tiền sử gia định (cha, ông nội, anh em trai mắc bệnh), nam giới nên thực hiện tầm soát sớm từ năm 40 tuổi.
Mặc dù nam giới không thể thay đổi các yếu tố không kiểm soát như tuổi tác, dân tộc, tiền sử gia đình nhưng hoàn toàn có thể kiểm soát lối sống. Bằng chứng cho thấy thừa cân làm tăng nguy cơ được chẩn đoán mắc ung thư tiền liệt tiến triển. Do đó, theo hướng dẫn của Hiệp hội Ung thư Mỹ và Quỹ nghiên cứu Ung thư Thế giới, kiểm soát cân nặng là yếu tố quan trọng giúp ngăn ngừa ung thư.
Để đạt được điều này, nam giới nên áp dụng chế độ ăn uống lành mạnh, duy trì hoạt động thể thao. Chẳng hạn như tăng cường tiêu thụ rau củ và trái cây. Ăn các loại quả như cà chua, dưa hấu và thực phẩm màu đỏ sẫm vì chúng giàu lycopene – một chất chống oxy hóa mạnh; bổ sung các loại rau xanh đậm như bông cải, cải xoăn, rau cải bó xôi và trái cây tươi (ví dụ việt quất, dâu tây, cam, táo) cung cấp nhiều vitamin và hợp chất chống oxy hóa giúp bảo vệ tế bào.
Bổ sung các sản phẩm từ đậu nành ví dụ như đậu phụ, đậu lăng, mầm cỏ linh lăng chứa isoflavone. Đây là một chất chống oxy hóa giúp giảm nguy cơ mắc ung thư tuyến tiền liệt. Uống trà xanh cũng được ghi nhận có mối liên hệ tích cực với tỷ lệ mắc bệnh thấp hơn ở người Châu Á nhờ các chất chống oxy hóa. Ưu tiên dùng chất béo thực vật như dầu oliu, quả bơ, các loại hạt và hạn chế thịt đỏ, thịt chế biến sẵn, cũng như rượu bia. Ngừng hút thuốc lá hoàn toàn vì đây là yếu tố nguy cơ ung thư tuyến tiền liệt.
Nam giới nên hoạt động thể chất, vận động với cường độ vừa phải ít nhất 150 phút mỗi tuần (ví dụ: đi bộ nhanh, đạp xe, bơi lội) hoặc 75 phút cường độ mạnh, kết hợp các bài tập tăng cường sức mạnh cơ bắp.
Ngoài ra, để kiểm soát và ngăn ngừa viêm tuyến tiền liệt tái phát, vốn có thể làm tăng nguy cơ ung thư tuyến tiền liệt, nam giới cần duy trì tần suất sinh hoạt tình dục đều đặn và lành mạnh giúp thông thoáng và làm sạch tuyến tiền liệt. Hạn chế ngồi lâu tạo áp lực lên vùng đáy chậu, cản trở tuần hoàn máu; thay vào đó là nên đứng dậy và vận động nhẹ nhàng, tránh ngồi lâu.

Vì còn nhiều điều chưa rõ về các giai đoạn ung thư tuyến tiền liệt nên đã có nhiều thắc mắc được đặt ra. Dưới đây là một số thắc mắc phổ biến đã được giải đáp.
Ung thư tuyến tiền liệt giai đoạn 1 là giai đoạn sớm nhất khi tế bào ung thư chỉ khu trú trong tuyến tiền liệt. Tiên lượng bệnh ở giai đoạn này rất tốt với tỷ lệ sống sau 5 năm gần như 100%. Việc có cần điều trị không tùy thuộc vào mức độ ác tính (điểm gleason), nồng độ PSA, tuổi tác và sức khỏe tổng thể của người bệnh. Quyết định cuối cùng sẽ được bác sĩ và người bệnh trao đổi chi tiết để đưa ra lựa chọn phù hợp nhất.
Xạ trị là một phương pháp điều trị ung thư tuyến tiền liệt quan trọng có thể được chỉ định ở nhiều giai đoạn dựa trên tình trạng cụ thể của từng bệnh nhân. Chẳng hạn như ở giai đoạn khu trú (sớm) xạ trị có thể là lựa chọn điều trị triệt căn thay thế phẫu thuật; ở giai đoạn tiến triển cục bộ (giai đoạn 3) người bệnh thường được đề nghị xạ trị để kiểm soát bệnh và thường kết hợp với liệu pháp hormone để tăng hiệu quả. Còn đối với ung thư di căn (giai đoạn 4), xạ trị được dùng để giảm nhẹ triệu chứng, ví dụ như giảm đau xương.
Hiểu rõ 4 giai đoạn ung thư tuyến tiền liệt là yếu tố then chốt giúp bác sĩ đưa ra chẩn đoán chính xác và xây dựng phác đồ điều trị tối ưu. Quy trình phân độ giai đoạn ung thư tiền liệt tuyến là một quy trình toàn diện, dựa vào hệ thống TNM, chỉ số PSA, điểm Gleason và kết hợp phương pháp chẩn đoán hình ảnh tiên tiến. Ung thư tuyến tiền liệt là một bệnh lý phổ biến ở nam giới, không có cách phòng ngừa bệnh tuyệt đối. Tuy nhiên, nam giới có thể chủ động tầm soát định kỳ và duy trì lối sống lành mạnh (chế độ ăn uống cân bằng, tập luyện thể thao, kiểm soát cân nặng và tránh các yếu tố nguy cơ như thuốc lá) để giảm thiểu rủi ro mắc bệnh.